ガイドライン(成人用)
喘息ガイドライン~成人~(岐阜県版)
※印刷する場合はこちらをご利用ください。
(1)長期管理の薬物療法
- ●成人喘息の治療の薬剤は、長期管理薬(長期管理のために継続的に使用しコントロール良好を目指す薬剤)と発作治療薬(喘息発作治療のために短期間に使用する薬剤)に大別される。治療目標は喘息症状や増悪、薬剤の副作用が無く、呼吸機能を正常なレベルに維持することである。長期管理の薬物療法では、コントロール状況を評価し、コントロール良好を目指し、治療ステップに応じた段階的薬物療法を行う(図1)。いずれの治療ステップでも吸入ステロイド薬が第一選択薬として位置づけられている。
- ●喘息治療ステップ(図1)は、『Global Initiative for Asthma, GINA』における表記法を踏襲した日本小児アレルギー学会による『小児気管支喘息治療・管理ガイドライン』(JPGL)2020との整合性も重視して、GINAの階段式を採用となった。ただし、ステップ分類はJGL2018 の通りに4段階のままである。
- ●まず、未治療患者では、詳細な問診により、表1に示すように、症状を目安とした治療ステップを決める。
- ●すでに長期管理薬で治療中の患者は、表2に示す。現在行っている治療ステップと、なおも認められる症状を考慮し、重症度を新たに判定する。
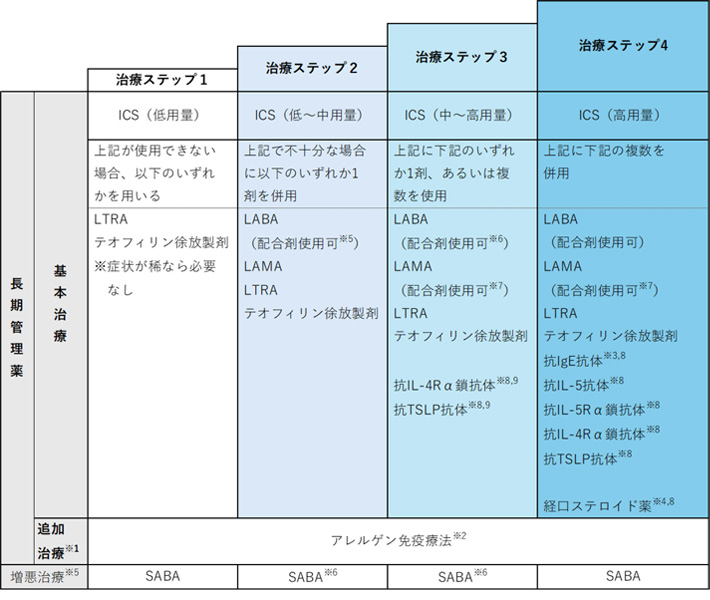
ICS:吸入ステロイド薬, LABA:長時間作用性β2刺激薬, LAMA:長時間作用性抗コリン薬,
LTRA:ロイコトリエン受容体拮抗薬,SABA:短時間作用性吸入β2刺激薬,抗IL-5Rα抗体:抗IL-5受容体α鎖抗体,抗IL-4Rα抗体:抗IL-4受容体α鎖抗体
- *1:喘息に保険適応を有するLTRA以外の抗アレルギー薬を用いることができる。
- *2:ダニアレルギー、特にアレルギー性鼻炎合併例で安定期%FEV1≧70%の場合にはアレルゲン免疫療法を考慮する。
- *3:通年性吸入アレルゲンに対して陽性かつ血清総IgE値が30~1,500 IU/mLの場合に適用となる。
- *4:経口ステロイド薬は短期間の間欠的投与を原則とする。短期間の間欠投与でもコントロールが得られない場合は、必要最小量を維持量として生物学的製剤の使用を考慮する。
- *5:軽度増悪までの対応を示し、それ以上の増悪については「急性増悪(発作)への対応(成人)」の項を参照。
- *6:ブデソニド/ホルモテロール配合剤で長期管理を行っている場合は同剤を増悪治療にも用いることができる
- *7:ICS/LABA/LAMAの配合薬(トリプル製剤)。
- *8:LABA,LTRAなどをICSに加えてもコントロール不良の場合に用いる。
- *9:中用量ICSとの併用は医師によりICSの高用量への増量が副作用などにより困難であると判断された場合に限る。
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より)
参考:《気管支喘息の治療適応がある具体的な薬剤名》
- ICS:フルタイド®,パルミコート®,キュバールTM、オルベスコ®,アニュイティ®
- LABA:セレベント®(吸入),ホクナリンテープ®(貼付薬)など(※LABA単独使用は喘息増悪のリスクがあり行わない)
- ICS/LABA配合剤:アドエア®,シムビコート®,フルティフォーム®,レルベア®,アテキュラ®
- LAMA:スピリーバレスピマット®
- ICS/LABA/LAMA配合剤(トリプル製剤):テリルジー®,エナジア®
- SABA:サルタノール®インヘラ―、メプチン®エアーなど
- LTRA:オノン®,シングレア®,キプレス®など
- テオフィリン徐放製剤:テオドール®,ユニフィル®など
- 抗IgE抗体:ゾレア®,抗IL-4Rα抗体:デュピクセント®,抗IL-5抗体:ヌーカラ®,抗IL-5Rα抗体:ファセンラ®
| 治療ステップ 1 | 治療ステップ 2 | 治療ステップ 3 | 治療ステップ 4 | |
|---|---|---|---|---|
| 対象症状 | (軽症間欠型相当) ・症状が週1回未満 ・症状が軽度で短い ・夜間症状は月に2回未満 ・日常生活は可能 |
(軽症持続型相当) ・症状が週1回以上, しかし毎日ではない ・症状が月1回以上, 日常生活や睡眠が妨げられる ・夜間症状は月2回以上 ・日常生活は可能だが 一部制限される |
(中等症持続型相当) ・症状が毎日ある ・SABAがほぼ毎日必要 ・週1回以上日常生活や 睡眠が妨げられる ・夜間症状が週1回以上 ・日常生活は可能だが 多くが制限される |
(重症持続型相当) ・増悪症状が毎日ある ・夜間症状がしばしばで 睡眠が妨げられる ・日常生活が困難である |
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より)
表2.現在の治療を考慮した喘息重症度の分類 (成人)| 現在の治療ステップ | ||||
|---|---|---|---|---|
| 現在の治療における患者の症状 | 治療ステップ 1 | 治療ステップ 2 | 治療ステップ 3 | 治療ステップ 4 |
コントロールされた状態※1
|
軽症間欠型 | 軽症持続型 | 中等症持続型 | 重症持続型 |
軽症間欠型相当※2
|
軽症間欠型 | 軽症持続型 | 中等症持続型 | 重症持続型 |
軽症持続型相当※3
|
軽症持続型 | 中等症持続型 | 重症持続型 | 重症持続型 |
中等症持続型相当※3
|
中等症持続型 | 重症持続型 | 重症持続型 | 最重症持続型 |
重症持続型相当※3
|
重症持続型 | 重症持続型 | 重症持続型 | 最重症持続型 |
※1:コントロールされた状態が3~6か月以上維持されていれば、治療のステップダウンを考慮する。
※2:各治療ステップにおける治療内容を強化する。
※3:治療のアドヒアランスを確認し、必要に応じ是正して治療をステップアップする。
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
●吸入ステロイド薬の種類と投与用量の目安は以下の通りである。
表3.吸入ステロイド薬の種類(含む配合剤)| pMDI (加圧式定量吸入器) |
DPI (ドライパウダー定量吸入器) |
|
|---|---|---|
| BDP (ベクロメタゾンプロピオン酸エステル) |
BDP-HFA (キュバールエアゾール) | なし |
| FP (フルチカゾンプロピオン酸エステル) |
FP-HFA (フルタイドエアゾール) |
FP-DPI (フルタイドディスカス) |
| FPとSM (サルメテロールキシナホ酸塩)との配合剤 |
FP/SM-HFA (アドエアエアゾール) |
FP/SM DPI (アドエアディスカス) |
| FPとFM (ホルモテロールフマル酸塩水和物)との配合剤 |
FP/FM-HFA (フルティフォームエアゾール) |
なし |
| BUD (ブデソニド)※ |
なし | BUD-DPI (パルミコートタービュへイラ―) |
| BUDとFM (ホルモテロールフマル酸塩水和物)との配合剤 |
なし | BUD/FM (シムビコートタービュへイラ―) |
| CIC (シクレソニド) |
CIC-HFA (オルベスコインヘラ―) |
なし |
| MF (モメタゾンフランカルボン酸エステル) |
なし | MF-DPI (アズマネックスツイストヘラ―) |
| FF (フルチカゾンフランカルボン酸エステル) |
なし | FF-DPI |
| FFとVI (ビランテロールトリフェニル酢酸塩)との配合剤 |
なし | FF/VI (レルベアエリプタ) |
| MFとIND (インダカテロール酢酸塩)との配合剤 |
なし | MF/IND (アテキュラ ブリーズヘラー) |
| MFとIND、GLY (グリコピロニウム臭化物)との配合剤 |
なし | MF/GLY/IND (エナジア ブリーズヘラー) |
| FFとVI、UMEC (ウメクリジウム臭化物)との配合剤 |
なし | FF/UMEC/VI (テリルジー エリプタ) |
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
表4.各吸入ステロイド薬の投与用量の目安| 薬剤名 | 低用量 | 中用量 | 高用量 |
|---|---|---|---|
| BDP-HFA(キュバールTM) | 100~200μg/日 | 400μg/日 | 800μg/日 |
| FP-HFA (フルタイド®エアゾール) |
100~200μg/日 | 400μg/日 | 800μg/日 |
| CIC-HFA (オルベスコ®) |
100~200μg/日 | 400μg/日 | 800μg/日 |
| FP-DPI (フルタイド®ディスカス) |
100~200μg/日 | 400μg/日 | 800μg/日 |
| MF-DPI (アズマネックス®) |
100~200μg/日 | 400μg/日 | 800μg/日 |
| BUD-DPI (パルミコート®) |
200~400μg/日 | 800μg/日 | 1,600μg/日 |
| FF-DPI (アニュイティ®) |
100μg/日 | 100μg/日 または200μg/日 |
200μg/日 |
| BIS(パルミコート®吸入液) | 0.5mg/日 | 1.0mg/日 | 2.0mg/日 |
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
表5.各吸入ステロイド薬/長時間作用性β2刺激薬配合剤の投与用量の目安| 薬剤名 | 低用量 | 中用量 | 高用量 |
|---|---|---|---|
|
FP/SM(DPI) (アドエア®ディスカス) |
100μg製剤 1吸入1日2回 200μg/100μg |
250μg製剤 1吸入1日2回 500μg/100μg |
500μg製剤 1吸入1日2回 1,000μg/100μg |
|
BUD/FM※(DPI) (シムビコート®) |
1吸入1日2回 320μg/9μg |
2吸入1日2回 640μg/18μg |
4吸入1日2回 1,280μg/36μg |
|
FP/SM(pMDI) (アドエア®エアゾール) |
50μg製剤 2吸入1日2回 200μg/100μg |
125μg製剤 2吸入1日2回 500μg/100μg |
250μg製剤 2吸入1日2回 1,000μg/100μg |
|
FP/FM(pMDI) (フルティフォーム®) |
50μg製剤 2吸入1日2回 200μg/20μg |
125μg製剤 2吸入1日2回 500μg/20μg |
125μg製剤 4吸入1日2回 1,000μg/40μg |
|
FF/VI(DPI) (レルベア®) |
100μg製剤 1吸入1日1回 100μg/25μg |
100μg製剤 1吸入1日1回 100μg/25μg または 200μg製剤 1吸入1日1回 200μg/25μg |
200μg製剤 1吸入1日1回 200μg/25μg |
|
MF/IND(DPI) (アテキュラ®) |
吸入用カプセル低用量 1日1回1カプセル 80μg/150μg |
吸入用カプセル中用量 1日1回1カプセル 160μg/150μg |
吸入用カプセル高用量 1日1回1カプセル 320μg/150μg |
※:delivered dose で表記
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
| 薬剤名 | 低用量 | 中用量 | 高用量 |
|---|---|---|---|
|
MF/GLY/IND(DPI) (エナジア®) |
なし |
吸入用カプセル中用量 80μg製剤 1カプセルを1日1回 80μg /50μg/150μg |
吸入用カプセル高用量 160μg製剤 1カプセルを1日1回 160μg /50μg/150μg |
|
FF/UMEC/VI(DPI) (テリルジー®) |
100μg製剤 1回1吸入を1日1回 100μg/62.5μg/25μg |
100μg製剤 1回1吸入を 1日1回 100μg/62.5μg/25μg または 200μg製剤 1回1吸入を 1日1回 200μg/62.5μg/25μg |
200μg製剤 1回1吸入を 1日1回 200μg/62.5μg/25μg |
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
(2)急性増悪(発作)への対応
- ●急性増悪(発作)時は、症状の程度はさまざまであり、下記の表7に応じて、自宅、救急外来、入院で治療を行う。
- ●軽度の発作時には、患者自身が自宅で対応可能である。その際の医師の指示は、口頭では不十分であり、具体的な自己管理計画書(アクションプラン)を作成し、渡しておくべきである。岐阜県喘息・アレルギー系疾患対策事業連絡協議会では、アクションプランを示した喘息カードを発行しており、積極的活用が望まれる。
- ●これらの対応で経過を観察し、症状の消失(PEF予測値または自己最高値の80%以上を目安)が認められ、また薬剤の効果が3~4時間持続する場合はそのまま自宅治療とする。しかし、これらの治療で効果がなく症状が持続し、かつ下記(表7)のような症状が一つでもあれば、経口ステロイド薬(プレドニゾロン15~30mg相当)を内服の上で、直ちに救急外来を受診するように指導する。
《家庭での対応》
喘鳴/胸苦しさのみから中等度(苦しくて横になれない)までの喘息症状の場合は、まずSABA(pMDI:サルタノール®インヘラ―、メプチン®エアーなど)で1~2パフを吸入し、効果が不十分であれば1時間まで20分おきに吸入を繰り返し、以後は1時間に1回を目安に吸入する。その際は、β2刺激薬または経口テオフィリン薬を併用してもよい。(県医師会の喘息カードでは、改善しない場合は20分後にさらに2吸入し、それでも改善しない場合は、喘息カードを持参して、本web上にある緊急受入機関を参考に受診を勧める)また、BUD/FM吸入薬によるSMART療法を実施中の患者では、発作出現時に1吸入し、数分間経過しても発作が持続する場合には、さらに追加で1吸入する。・β2刺激薬の吸入を1~2時間おきに必要とするとき
・症状が悪化していくとき
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
《救急室での対応》
- ●病歴を聴取し、増悪原因を評価する。感染を疑うときは可能な限り、胸部単純X線写真を撮影する。喀痰採取もできれば行う。 高齢者は喘鳴が心原性や誤嚥性肺炎の場合があり、胸部単純X線撮影と共に心電図も行うと良い。
- ●胸部聴診、バイタルサインをチェックし、可能な患者では呼吸機能検査や、PEF(ピークフロー)測定も行い、予測値または自己最良値と比較する。
- ●SpO2の低下を認めた場合は、酸素投与を行うが、頻呼吸で辛うじてSpO2を維持し、早晩呼吸筋疲労で低下する可能性があるため、呼吸数を把握し、頻呼吸時は1L/分程度の酸素投与をし、できれば動脈血液ガス分析を行う。
- ●気道狭窄でSABA(pMDI)が有効に吸入できない場合があり、その際はネブライザーでのSABA吸入が推奨される。
- ●SABAは、動悸や手指振戦など副作用が無く、有効性が認められれば、時間をおいた反復投与は可能である
- ●発作治療ステップ2以上は、点滴によるステロイド薬全身投与で抗炎症治療を行う。ベタメサゾンとデキサメサゾンが、安全性が高いが、過去に増悪誘発が無いことを確認しておく。
- ●増悪時のテオフィリン製剤併用の有効性はメタ解析では示さなかったが、アミノフィリン250mgの1時間点滴投与の有効性は本邦で報告されている。治療域と中毒域が近いため、投与前にすでに内服していないかを確認し、内服している際には125mg程度までとし、副作用(動悸、嘔気など)には注意して投与を行い、出現時には速やかに中止する。
治療目標:呼吸困難の消失、体動・睡眠正常、日常生活正常、PEF値が予測値または自己最良値の80%以上、酸素飽和度>95%、平常服薬、吸入で喘息症状の悪化なし
ステップアップの目安:治療目標が1時間以内に達成されなければステップアップを考慮する
| 治療 | 対応の目安 | |
|---|---|---|
| 増悪治療 ステップ1 |
短時間作用性β2刺激薬吸入*2 ブデソニド/ホルモテロール吸入薬追加 (SMART 療法施行時) |
医師による指導のもとで 自宅治療可 |
| 増悪治療 ステップ2 |
短時間作用性β2刺激薬ネブライザー吸入反復*3 ステロイド薬全身投与*5 酸素吸入 (SpO2 95%前後を目標) 短時間作用性抗コリン薬吸入併用可 (アミノフィリン点滴静注併用可*4)*8 0.1%アドレナリン(ボスミン®)皮下注*6使用可)*8 |
救急外来 ・2~4時間で反応不十分 入院治療 ・1~2時間で反応なし 入院治療 入院治療:高度喘息症状として増悪治療 ステップ3を施行 |
| 増悪治療 ステップ3 |
短時間作用性β2刺激薬ネブライザー吸入反復*3 酸素吸入(SpO2 95%前後を目標) ステロイド薬全身投与*5 短時間作用性抗コリン薬吸入併用可 (アミノフィリン点滴静注使用可*4(持続静注*7))*8 (0.1%アドレナリン(ボスミン®)皮下注*6使用可)*8 |
救急外来 1時間以内に反応なければ入院治療 悪化すれば重篤症状の治療へ |
| 増悪治療 ステップ4 |
上記治療継続 症状、呼吸機能悪化で挿管*1 酸素吸入にもかわらずPaO2 50Torr以下 および/または意識障害を伴う急激なPaCO2の上昇 人工呼吸*1,気管支洗浄を考慮 全身麻酔(イソフルラン・セボフルランなどによる)を考慮 |
直ちに入院、ICU管理*1 |
- *1:ICUまたは、気管挿管、補助呼吸などの処置ができ、血圧、心電図、パルスオキシメーターによる継続的モニターが可能な病室。気管内挿管、人工呼吸装置の装着は、緊急処置としてやむを得ない場合以外は複数の経験ある専門医により行われることが望ましい。
- *2:短時間作用性β2刺激薬pMDIの場合:1~2パフ、20分おきに2回反復可。ただし、効果が乏しいと判断した場合は、経口ステロイド薬としてプレドニゾロン0.5mg/kg相当を処方してもよい。
- *3:短時間作用性β2刺激薬ネブライザー吸入:20~30分おきに反復する。脈拍130/分以下に保つようにモニターする。なお、COVID-19流行時には推奨されず、代わりに短時間作用性β2刺激薬pMDI(スペーサー装着可)に変更する。
- *4:アミノフィリン125~250mgを補液薬200~250mlに入れ、1時間程度で点滴投与する。副作用(頭痛、吐き気、動悸、期外収縮など)の出現で中止。 増悪前にテオフィリン薬が投与されている場合は、半量もしくはそれ以下に減量する。可能な限り血中濃度を測定しながら投与する。
- *5:ステロイド薬点滴静注:ベタメサゾン4~8mgあるいはデキサメタゾン6.6~9.9mgを必要に応じて6時間ごとに点滴静注。N-ERD(NSAIDs過敏喘息、AERD、アスピリン喘息)の可能性がないことが判明している場合、ヒドロコルチゾン200~500mg、メチルプレドニゾロン40~125mgを点滴静注してもよい。以後ヒドロコルチゾン100~200mgまたはメチルプレドニゾロン40~80mgを必要に応じて4~6時間ごとに、またはプレドニゾロン0.5mg/kg/日、経口。
- *6:0.1%アドレナリン(ボスミン®):0.1~0.3ml皮下注射20~30分間隔で反復可。原則として脈拍は130/分以下に保つようにモニターすることが望ましい。虚血性心疾患、緑内障[開放隅角(単性)緑内障は可]、甲状腺機能亢進症では禁忌、高血圧の存在下では血圧、心電図モニターが必要。アナフィラキシーに伴う場合は初回筋注を推奨。
- *7:アミノフィリン持続点滴は、最初の点滴(*5参照)後の持続点滴はアミノフィリン125~250mgを5~7時間で点滴し、血中テオフィリン濃度が8~20μg/mlになるように血中濃度をモニターして中毒症状の発現で中止する。
- *8:アミノフィリン、アドレナリンの使用法、副作用、個々の患者での副作用歴を熟知している場合には使用可。
(一般社団法人日本アレルギー学会「喘息予防・管理ガイドライン2024」より引用)
作成: 岐阜県喘息・アレルギー系疾患対策事業連絡協議会 (2025.12)
※岐阜県喘息・アレルギー系疾患対策事業連絡協議会の喘息カードでは、短時間作用性吸入β2刺激薬を2吸入行い、改善しない場合は20分後にさらに2吸入し、それでも改善しない場合は、喘息カードを持参してすぐに病院を受診するように勧めている。
※そうした可能性のある患者には喘息カード(岐阜県喘息・アレルギー系疾患対策事業連絡協議会発行)を作成して患者に渡しておくことが望まれる。 緊急受診する際の病院は本web上にある緊急受入機関(成人用)を参考にする。

